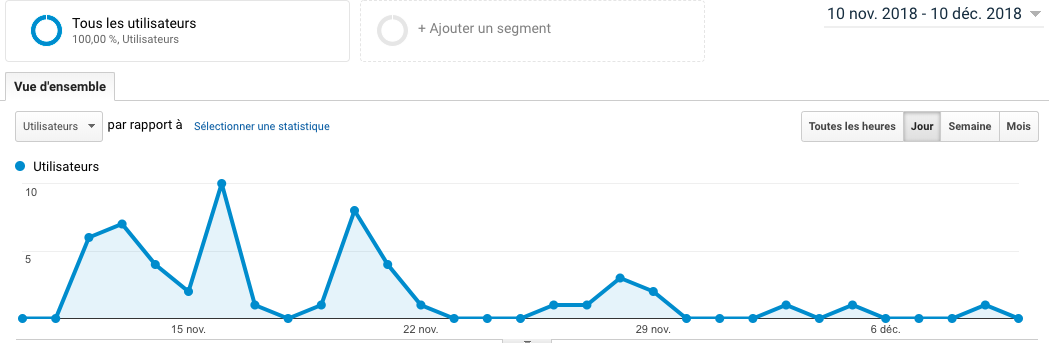
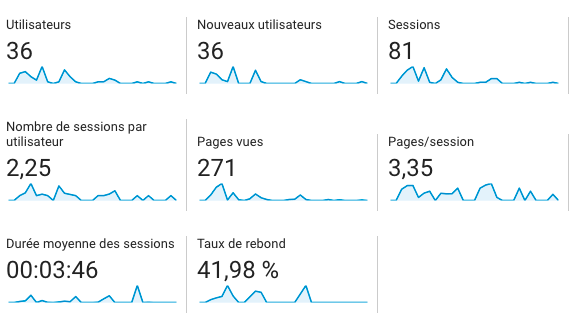
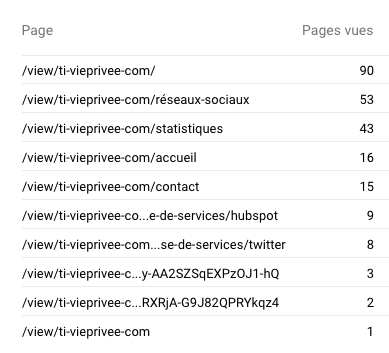
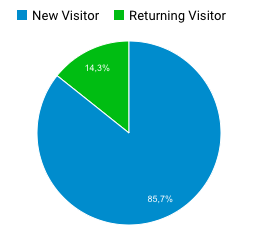
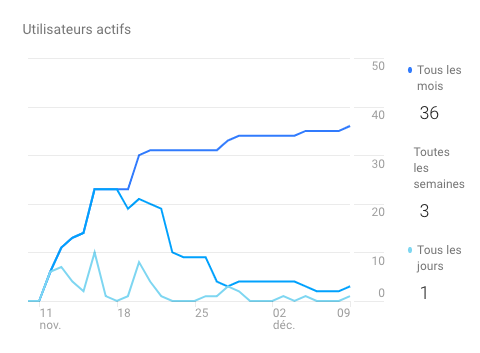
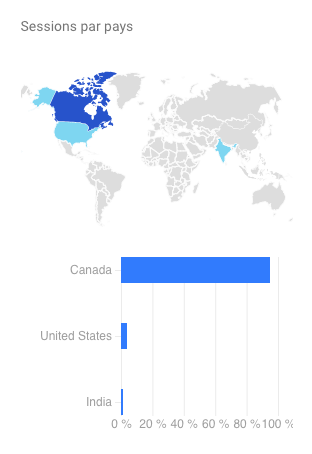
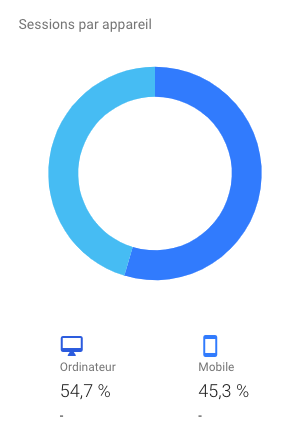
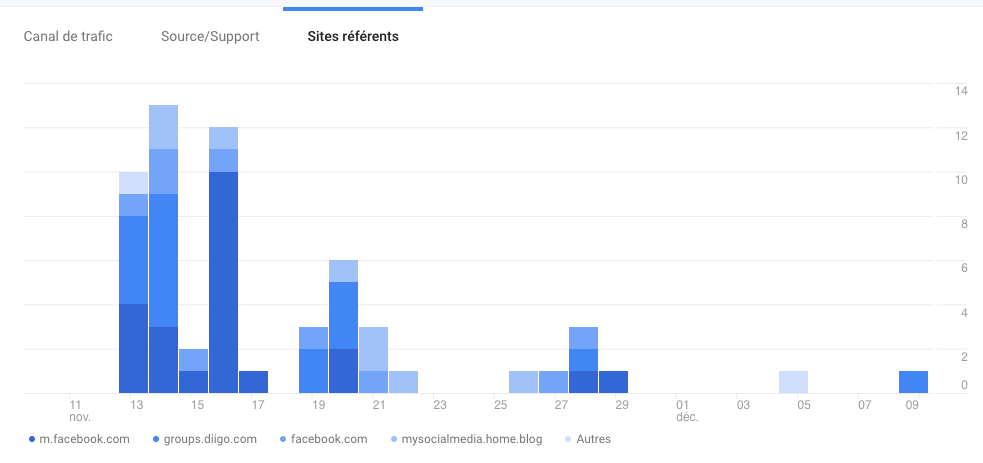
Dans le milieu de la santé publique, la communication est importante puisque ce secteur touche la santé physique et mentale de la population et peut entraîner de lourdes conséquences sur le patient si elle n’est pas bien gérée. Les communications peuvent être de plusieurs types : entre les spécialistes de la santé, entre les infirmiers, entre les membres de l’hôpital, entre les patients et leurs spécialistes, entre les infirmiers et les spécialistes, entre les spécialistes et les proches des patients, entre les institutions de santé et le public… Bref, que ce soit pour partager de l’information importante sur la santé du patient à ses proches, ou encore simplement diffuser de l’information au public concernant le domaine de la santé et les nouveaux médicaments sur le marché, la communication et les moyens utilisés pour communiquer joue pour beaucoup.
En effet, les communications peuvent avoir deux structures : formelles et informelles. Pour les communications formelles, c’est-à-dire les communications raisonnées, ordonnées et qui doivent passer par la voie hiérarchique[1], on peut par exemple penser à la prise de rendez-vous d’un patient avec son médecin, ou encore, une prescription de médicaments écrite par le médecin. Pour les communications informelles, c’est-à-dire celles qui sont spontanées et qui ne respectent aucune règle[2], on peut penser, par exemple, à des informations véhiculées de l’infirmier au médecin pour l’informer d’un retard d’un client au rendez-vous. Bref, ces deux formes de communications sont bien différentes et la première, soit la communication formelle, a plus d’impact sur la santé des patients et la confidentialité de leurs renseignements personnels si elle est moins bien utilisée.
Quels sont les rôles des acteurs et leur impact sur la communication des renseignements?
Les rôles des différents acteurs ont un impact sur la communication d’informations dans le système de santé. En effet, un médecin n’aura pas les mêmes rôles et pouvoirs qu’une secrétaire ou un infirmier. Plus précisément, un médecin de famille a comme rôles principaux d’examiner le patient et sa santé, dispenser de soins aigus et continus, prescrire des médicaments dans le but de soigner le patient, conseiller dans l’élaboration de programmes de santé publique, participer aux programmes de dépistage et de prévention, travailler avec les infirmiers dans un esprit de complémentarité et collaborer avec les autorités en matière de santé publique pour les recherches scientifiques.[3] Il a donc des rôles généraux de prestataire de soin, décideur, leader communautaire, gestionnaire et communicateur.[4] Concernant ce dernier rôle, il doit « être un bon « communicateur » pour accompagner les patients et les familles dans leur responsabilité à adopter des comportements qui leur seront bénéfiques pour la santé »[5]. Or, « dans le milieu complexe des soins de santé qui évolue rapidement, il semble plus difficile de réaliser des communications médecin-patient efficaces »[6].
Pour l’infirmier, ses rôles principaux sont les suivants : évaluer l’état de santé d’un patient symptomatique, exercer une surveillance clinique, initier des mesures diagnostiques, thérapeutiques et à des fins de dépistage, vacciner et communiquer. Concernant ses communications, l’infirmier peut avoir à communiquer avec le patient, avec l’équipe ou avec le médecin, et « le dialogue, la communication écrite, les communications électroniques et par téléphone, et les présentations vidéo sont les formes de communication les plus souvent utilisées ».[7]
Concernant les rôles des autres membres d’un établissement de santé, par exemple celui de secrétaire, ils peuvent être de toutes sortes, mais la communication doit rester confidentielle et ne pas sortir de l’établissement. Par exemple, une secrétaire n’a pas le droit de divulguer des informations confidentielles sur l’état de santé d’un patient à d’autres personnes. Finalement, les principaux rôles du pharmacien sont de délivrer les médicaments prescrits par un médecin au patient, s’assurer que le patient a bien compris les instructions relatives au médicament prescrit et enregistrer au dossier pharmaceutique du patient les médicaments qui ont été vendus. Il a aussi comme rôle de communiquer avec le médecin s’il y a une erreur ou un questionnement par rapport à la prescription reçue. Bref, pour tous les acteurs mentionnés, la confidentialité des renseignements personnels du patient est une priorité et il peut y avoir des conséquences si elle n’est pas respectée.
Pérennité des structures actuelles
Partout dans le monde, il y a une certaine pérennité du secteur de la santé dans le sens que la santé de la population a toujours été, et sera toujours, importante. En effet, quoiqu’il existe certaines différences entre les pays (public ou privé, financement, lois et règlements, prix, etc.), le système de santé et des soins en tant que tels existe depuis plusieurs années et évolue avec le temps. Au Canada, certains enjeux entrent en ligne de compte, notamment les dépenses, les budgets, les lois et règlements, les innovations et nouveaux produits sur le marché, les nouvelles technologies, ainsi que le web social.
Concernant l’évolution des technologies de l’information et du web social, les communicants dans le secteur de la santé se posent davantage de questions, dont la suivante : « comment s’approprier ces nouveaux espaces et comment les réinstitutionnaliser dans le but de créer des relations privilégiées au sein d’environnements privés? »[8]. De plus, davantage de questions réglementaires et juridiques commencent à se poser puisque les informations sont maintenant plus facilement et rapidement disponibles qu’elles ne l’étaient autrefois.
Pour assurer la pérennité de la structure de la communication via le Web social dans le domaine de la santé, il va de soi d’informer les citoyens des risques reliés à l’utilisation d’Internet. Lorsqu’il est question d’un site Web transactionnel, par exemple, comme c’est le cas lorsqu’un patient veut acheter des médicaments en ligne, Santé Canada recommande de ne pas faire affaire avec un site Web qui : « refuse de vous donner une adresse postale, un numéro de téléphone et un moyen pour communiquer avec un pharmacien; offre des médicaments d’ordonnance, sans ordonnance, ou offre de vous donner une ordonnance en fonction de vos réponses à un questionnaire en ligne; prétends avoir un traitement miracle pour un trouble grave de santé; ou vend des produits qui n’ont pas un DIN (voir ci-dessous) émis par Santé Canada »[9]. Les citoyens, ainsi que les professionnels de la santé, ont donc la responsabilité de vérifier avant tout la crédibilité de la source, c’est-à-dire la « perception relative à la fiabilité, mais accordée à une information » (module 4.3.1 INF6107).
De plus, également afin d’assurer la pérennité de la communication du Web social dans le système de santé, il y a des réglementations à respecter dans certains établissements et des autorisations données au personnel à vérifier. Par exemple, en donnant une identité numérique à l’utilisateur du Web lorsqu’il veut entrer dans une partie d’un dossier client privée et réservée uniquement à une personne en particulier, il devra alors rentrer son nom d’utilisateur et son mot de passe pour y accéder.
Enfin, la pérennité de la structure actuelle du Web social repose également sur la gouvernance des technologies de l’information par les institutions gouvernementales et des organismes spécialisés en la matière. En effet, Inforoute Santé du Canada fait partie de ces organismes à but non lucratif et financé par le gouvernement fédéral qui « contribue à améliorer la santé des Canadiens en travaillant avec ses partenaires afin d’accélérer le développement, l’adoption et l’utilisation efficace de la santé numérique »[10]. L’organisme s’occupe aussi de favoriser l’accès aux soins des patients afin de les rendre davantage autonomes et de renforcer les équipes qui les soignent, en améliorant la sécurité et la qualité des services numériques offerts. Notamment, PrescripTIon permet la solution d’ordonnances numériques au Canada et l’accès aux médicaments de façon sécuritaire.
Tendances actuelles observées dans le secteur de la santé
D’abord, au Québec, « depuis plus de 25 ans, les dépenses publiques en santé augmentent plus rapidement que la richesse collective et accaparent une part de plus en plus importante des budgets publics ». Malgré les nombreuses réformes dans l’organisation des services de santé; « la tendance dans l’évolution des coûts de santé, elle, s’est maintenue et l’accès aux services de santé devient de plus en plus difficile ».[11]
Malgré cette tendance présente dans les dernières années, l’intégration des TI dans les systèmes de santé canadien et québécois continue à proliférer, ce qui amène de plus en plus de préoccupations en matière de confidentialité et de sécurité des données personnelles. Plusieurs solutions sont donc mises en place, dont la notion d’aire de partage, une conception qui s’arrime à l’État en réseau. Selon Mark Zuckerberg, PDG de Facebook; « les gens désormais se disent satisfaits non seulement de partager plus d’informations et de différents types, mais de façon plus ouverte et avec plus de monde. Cette norme sociale est tout simplement quelque chose qui a évolué au fil du temps »[12]. Par contre, des études sur Facebook ont démontré « qu’au contraire, depuis 2005, les utilisateurs se sont investis de plus en plus dans les mesures de protection d’un nombre croissant de données personnelles »[13]. Donc, qu’en est-il vraiment? Les usagers veulent-ils que leurs informations personnelles soient partagées? Il semblerait que « les choix des usagers tiennent compte du caractère intrinsèquement plus ou moins appréciable de l’information partagée, ainsi que de la structure et composition de leurs réseaux personnels en ligne, dans chaque type d’interaction [Nippert-Eng 2010] »[14]. En effet, les individus sont motivés par un « souci d’intégrité contextuelle de l’information partagée »[15], c’est-à-dire qu’ils ne veulent pas que les informations qui sont sensibles « par leur nature » soient dévoilées, mais plutôt uniquement celles qui seraient utiles au milieu social.
Ensuite, « le partage des renseignements de santé implique de porter une attention particulière aux vulnérabilités des personnes, par exemple en psychiatrie (Barreau du Québec, 2012) »[16]. D’ailleurs, ce partage, lorsqu’il est plus libéral, entraîne le manque de confiance envers le professionnel de santé, ce qui pousse certains patients à ne pas divulguer toutes les informations nécessaires au bon diagnostic de santé. De plus, lorsqu’il est trop restreint, ce partage est rendu trop complexe avec ses normes strictes, ce qui peut mettre en danger la santé d’un patient. Également, il est important d’avoir des outils contrôlés afin de diminuer les risques de violation de la confidentialité et de la sécurité des données de santé par les appareils personnels, les connexions Internet ou l’infonuagique, par exemple.[17]
L’article de Auger, intitulé « Système de santé : l’ère du guichet automatique », présente les défis que représente la télésanté et fait le lien entre plusieurs États. Entre autres, le Dr Jean-Paul Fortin mentionne : « la télésanté demeure un levier réel favorisant la transformation du système de santé. Actuellement, toutefois, la télésanté travaille trop en silo. Seule une stratégie d’ensemble permettra une approche intégrée de la télésanté, incluant les dossiers électroniques des patients et une démarche clairement définie, centrée sur le patient et la trajectoire de soins »[18]. Bref, au Québec, la télésanté et la notion d’aire de partage avec l’État en réseau ne seraient pas encore assez développées, contrairement à la Nouvelle-Zélande par exemple, ou même en Ontario, qui bénéficie de dix millions de dollars annuellement pour développer la télésanté.[19]
Extrapolation à partir de ces tendances du Web social dans le secteur de la santé
D’ici un an, je ne crois pas que la télésanté connaîtra une évolution de grande envergure. Il y aura fort probablement de plus en plus de questionnements sur comment la faire avancer, comment la réglementer davantage et comment former les professionnels et les employés en santé pour aller dans ce sens, mais peu de modifications concrètes auront eu lieu. Étant donné que les métiers de médecin et de spécialiste de la santé sont réservés à une infime partie de la population, soit la population ayant fait de nombreuses années d’études supérieures, ces derniers sont réticents à l’idée de devoir utiliser la technologie et cela peut représenter un défi. Le transfert qui est fait vers la façon dont on offre le service auprès du patient représente également un défi,[20] ce qui ne rend pas la tâche facile vers la transition du web social en santé. D’ailleurs, un sondage réalisé par le Conseil interprofessionnel du Québec (CIQ) et le Centre facilitant la recherche et l’innovation dans les organisations (CEFRIO) auprès de 3784 professionnels a révélé que « si on exclut le téléphone et le courriel, les outils numériques sont utilisés par moins de 10 % des professionnels de la santé et des relations humaines pour réaliser des interventions à distance auprès de clients ou de patients »[21]. Quoiqu’il existe des sites Web qui permettent aux entreprises d’avoir accès en ligne ou à partir de téléphones intelligents à des soins virtuels, à distance, avec de vrais spécialistes en santé, cette technique demeure encore très marginale, tout comme l’utilisation des outils de Webconférence. Parmi ces sites Web, on peut mentionner Dialogue, qui offre ce service à des prix abordables aux entreprises, ce qui leur permet donc d’avoir des soins de santé virtuels innovateurs et qui présente de nombreux avantages en termes de performance et d’efficacité au travail (moins d’absentéisme, moins de coûts reliés aux déplacements, meilleure santé des employés donc meilleure productivité, etc.)[22].
D’ici les cinq prochaines années, les technologies reliées au système de santé s’amélioreront et continueront d’évoluer. Des problèmes reliés à l’impossibilité d’avoir accès à distance aux mises à jour des dossiers des patients par les médecins et spécialistes seront réglés. En effet, pour l’instant, dans un dossier client disponible sur le Web que l’on nomme Espace santé personnel; « la complexité de l’interface rendait parfois difficile la navigation pour les patients. Pour le médecin, il était impossible d’intégrer cette application au dossier médical électronique (DME) en vigueur dans sa clinique »[23]. D’après moi, dans cinq ans, il y aura également davantage de lois et règlements reliés à la télésanté dans les établissements de santé au Canada et au Québec.
Dans vingt ans, il est difficile de prévoir quels seront les changements concernant le web social dans le secteur de la santé, mais étant donné que les technologies évoluent à grande vitesse, il y aura fort probablement de nouvelles innovations sur le marché. Avec l’intelligence artificielle, peut-être même qu’on aura affaire à des médecins virtuels, soit uniquement des robots qui seront assez développés pour agir en tant que médecins… Qu’en pensez-vous? Serait-il éthique d’avoir recours à des « médecins-robots »? Croyez-vous que la profession des médecins va disparaître elle aussi, comme c’est le cas pour plusieurs métiers qui autrefois nécessitaient l’intervention humaine?
Terminons sur une citation fort intéressante concernant la télésanté au Québec : « Tel que le recommande la Commission de l’éthique en science et en technologie dans son avis publié en 2014 intitulé La télésanté clinique au Québec : un regard éthique, nous sommes d’avis que l’essor de la télésanté « […] doit reposer sur la demande et la pertinence plutôt que sur l’offre et le développement technologique » (p. XV). Toujours selon cette Commission, il faut continuer d’agir de manière intégrée, cohérente et transparente, dans le respect de trois grands principes, soit : 1) l’évaluation des besoins de la population et la mobilisation des professionnels de la santé, 2) l’utilité clinique et la sécurité des applications informatiques mises en place; et 3) un rapport coût-efficacité avantageux. Sur la base des apprentissages réalisés et des retombées observées à ce jour, il y a lieu d’être optimiste quant à l’avenir de la télésanté au Québec. »[24]